El orzuelo y el chalazión son afecciones frecuentes del borde palpebral que pueden generar molestias persistentes y recurrencias. La Luz Pulsada Intensa (IPL) ha emergido como una alternativa terapéutica no invasiva con potencial para mejorar estas patologías. Este estudio evaluó la eficacia de IPL en pacientes con orzuelo y chalazión refractarios al tratamiento convencional, mediante un diseño cuasiexperimental prospectivo realizado entre mayo y septiembre de 2024. Se incluyeron 29 pacientes mayores de 15 años, tratados con 1 a 3 sesiones de IPL ajustadas al fototipo cutáneo, utilizando un filtro de 520 nm. Los resultados mostraron resolución completa en el 61,9% de los casos de orzuelo y en el 25% de los casos de chalazión. Los efectos adversos fueron leves y transitorios. Se concluye que la IPL representa una opción segura y eficaz para el tratamiento del orzuelo, y una alternativa prometedora para el chalazión refractario.
Hordeolum and chalazion are common eyelid margin conditions that can cause persistent discomfort and frequent recurrences. Intense Pulsed Light (IPL) therapy has emerged as a non-invasive alternative with promising therapeutic potential. This prospective quasi-experimental study evaluated the effectiveness of IPL in patients with refractory hordeolum and chalazion who did not respond to conventional treatment. A total of 29 patients over the age of 15 received 1 to 3 IPL sessions, with parameters tailored to skin phototype and a 520 nm filter. Results showed complete resolution in 61.9% of hordeolum cases and 25% of chalazion cases. Mild and transient adverse effects were reported, including redness (20.7%), post-inflammatory hyperpigmentation (3.4%), and eyelash loss (3.4%). IPL demonstrated high efficacy and safety in treating hordeolum, and moderate effectiveness in chalazion. These findings support IPL as a viable therapeutic option, particularly for patients with recurrent or treatment-resistant eyelid lesions.
El orzuelo y el chalazión son dos de las afecciones más comunes del borde palpebral en la práctica oftalmológica. El orzuelo, también denominado hordeolum, es una infección aguda y dolorosa, generalmente causada por Staphylococcus aureus, que afecta las glándulas de Zeis, Moll o Meibomio. Se clasifica en externo o interno según la glándula comprometida. En casos no resueltos, el orzuelo interno puede evolucionar hacia un chalazión [1].
El chalazión, por su parte, es una inflamación crónica de tipo lipogranulomatosa, originada por la obstrucción de los conductos de las glándulas de Meibomio. A diferencia del orzuelo, suele ser indoloro y se presenta como un nódulo firme y de crecimiento lento [2]. Ambas entidades pueden generar molestias funcionales, alteraciones estéticas y recurrencias frecuentes, especialmente en pacientes con trastornos de la superficie ocular [3].
Diversos factores predisponentes han sido identificados en la literatura científica, entre ellos la blefaritis, el ojo seco evaporativo, la rosácea, la infestación por Demodex folliculorum y niveles bajos de vitamina A [4–7]. Estas condiciones se relacionan estrechamente con la disfunción de las glándulas de Meibomio (DGM), que altera la calidad de la capa lipídica de la película lagrimal y favorece la inflamación crónica del borde palpebral [8].
El abordaje terapéutico convencional incluye antibióticos tópicos y sistémicos, corticosteroides, fomentos calientes, triamcinolona intralesional y, en casos refractarios, drenaje quirúrgico [9]. Aunque estas estrategias suelen ser efectivas, no siempre logran resolver el cuadro clínico, especialmente en pacientes con lesiones recurrentes o múltiples. Además, las intervenciones quirúrgicas pueden implicar riesgos de cicatrización, daño glandular y disconformidad estética [10].
En este contexto, la Luz Pulsada Intensa (IPL) ha emergido como una alternativa terapéutica no invasiva con potencial clínico significativo. Esta tecnología se basa en el principio de la fototermólisis selectiva, mediante el cual la energía lumínica actúa sobre cromóforos específicos como hemoglobina, melanina y porfirinas bacterianas sin afectar los tejidos circundantes [11]. La IPL emite luz policromática no coherente en un rango de 400 a 1200 nm, con pulsos de duración variable, lo que permite su aplicación en diversas patologías dermatológicas y oftalmológicas [12].
Estudios recientes han demostrado que la IPL puede mejorar la función de las glándulas de Meibomio, reducir la inflamación palpebral y ejercer un efecto bactericida sobre microorganismos como Propionibacterium acnes y Demodex folliculorum [13,14]. En el tratamiento del chalazión, investigaciones como las de Caravaca et al. [15] y Zhu et al. [16] han reportado tasas de resolución superiores al 70% cuando se combina IPL con expresión glandular, con mínimos efectos adversos.
A pesar de estos hallazgos, aún no existe consenso internacional sobre protocolos estandarizados para el uso de IPL en orzuelo y chalazión. La evidencia disponible es limitada y heterogénea, lo que dificulta su incorporación sistemática en la práctica clínica. Por ello, resulta pertinente evaluar su eficacia en contextos reales, especialmente en pacientes con lesiones refractarias al tratamiento convencional.
El presente estudio tiene como objetivo analizar la efectividad de la terapia con IPL en pacientes con orzuelo y chalazión de difícil manejo, atendidos en la institución Oculoplástica Bolivia entre mayo y septiembre de 2024. Se busca determinar si esta modalidad puede representar una alternativa segura, eficaz y menos invasiva, capaz de reducir la necesidad de intervenciones quirúrgicas y mejorar la calidad de vida de los pacientes.
Se realizó un estudio cuasiexperimental prospectivo, con el objetivo de evaluar la eficacia de la terapia con Luz Pulsada Intensa (IPL) en pacientes con orzuelo y chalazión refractarios al tratamiento convencional.
Se incluyeron pacientes mayores de 15 años con diagnóstico clínico confirmado de orzuelo o chalazión, sin mejoría tras al menos dos semanas de tratamiento convencional (antibióticos tópicos, corticosteroides, fomentos calientes y triamcinolona intralesional). Se excluyeron aquellos con antecedentes de cirugía palpebral, lesiones cutáneas activas (rosácea, acné), sospecha de neoplasias, alteraciones congénitas perioculares o drenaje quirúrgico previo sin éxito.
Cada paciente fue sometido a una historia clínica oftalmológica completa, incluyendo edad, sexo, evolución de la lesión, comorbilidades sistémicas y oftalmológicas, antecedentes quirúrgicos y tratamientos previos. El examen ocular incluyó agudeza visual, biomicroscopía, fondo de ojo y toma de muestra del borde palpebral para detección de Demodex folliculorum. Se obtuvo consentimiento informado conforme a la Declaración de Helsinki.
Los pacientes recibieron entre 1 y 3 sesiones de IPL, con parámetros ajustados al fototipo cutáneo según la clasificación de Fitzpatrick. Se utilizó un filtro de 520 nm, fluencia entre 9 y 11 J/cm² y duración de pulso de 5 ms. Las sesiones se realizaron con intervalos de dos semanas. Durante el procedimiento, se protegieron los ojos con escudos metálicos estériles y se aplicó gel conductor sobre la piel periocular. La luz se aplicó directamente sobre el borde palpebral. No se realizó expresión glandular complementaria. En el postratamiento inmediato, se indicó ciprofloxacina y dexametasona en ungüento oftálmico, tres veces al día durante tres días.
Se documentaron las lesiones mediante fotografía clínica antes y después del tratamiento. Tres especialistas evaluaron las imágenes de forma ciega. La respuesta clínica se clasificó en cuatro categorías: curado, mejorado, sin cambios y presencia de efectos adversos. Se registraron efectos secundarios como enrojecimiento, hiperpigmentación postinflamatoria, pérdida de pestañas y quemaduras. Los datos fueron analizados de forma descriptiva, utilizando frecuencias y porcentajes.
Tabla 1. Caracterización de la muestra de pacientes con Orzuelo y Chalazión según edad, sexo y comorbilidades. Ciudad de la Paz, Bolivia. mayo a septiembre del 2024
| Edad (años) | n | % |
|---|---|---|
| 15 – 30 | 9 | 31,03 |
| 31 – 45 | 12 | 41,37 |
| 46 – 60 | 8 | 27,58 |
| Total | 29 | 100 |
| Sexo | ||
| Masculino | 13 | 44,82 |
| Femenino | 16 | 55,17 |
| Total | 29 | 100 |
| Comorbilidades oculares | ||
| Ojo seco | 16 | 55,17 |
| Orzuelo a repetición | 6 | 20,68 |
| Blefaritis | 22 | 75,86 |
| Demodex Folliculorum | 7 | 24,13 |
La Tabla 1 presenta un conjunto de datos sobre una muestra de individuos, enfocada principalmente en características demográficas (edad y sexo) y condiciones oculares. Se aprecia que la mayoría de los pacientes se encuentran en el rango de edad de 31-45 años (41,37%), seguido por el grupo de 15-30 años (31,03%).
El grupo de 46-60 años representa un porcentaje menor (27,58%). Si bien hay una distribución relativamente uniforme entre los tres grupos de edad, se observa una ligera tendencia hacia los adultos jóvenes y de mediana edad. Esto podría sugerir que ciertos factores relacionados con la edad, como cambios hormonales o alteraciones en la producción de sebo, podrían influir en la aparición de estos trastornos oculares.
En cuanto al sexo, se tiene que las mujeres representan una ligera mayoría de los pacientes (55,17%), mientras que los hombres constituyen el 44,82%. Aunque la diferencia no es significativa, las mujeres parecen tener una mayor predisposición a desarrollar orzuelos y chalaziones. Esto podría estar relacionado con factores hormonales, cosméticos o diferencias en la anatomía de los párpados.
Respecto a las comorbilidades oculares, es decir, en las enfermedades o condiciones oculares que coexisten con otras en un mismo paciente, se percibe que la blefaritis es la comorbilidad más frecuente con un 75,86%, condición a menudo está asociada con el ojo seco y puede contribuir a otros problemas oculares. Asimismo, el ojo seco ocupa un segundo lugar afectando a un 55,17% de los pacientes, esto sugiere una alta prevalencia de esta condición en la población estudiada, lo cual podría estar relacionado con factores ambientales, uso de dispositivos digitales, o condiciones médicas subyacentes.
De igual manera, se aprecia que la comorbilidad de orzuelo a repetición, aunque menos frecuente que las anteriores (20,68%), esta condición sugiere una tendencia a desarrollar infecciones recurrentes en los párpados: esto podría estar relacionada con factores inmunológicos o con hábitos de higiene. Y finalmente, la Demodex Folliculorum condición asociada con un ácaro microscópico, tiene una prevalencia considerable (24,13%), lo que sugiere una posible asociación con otras comorbilidades o con factores desencadenantes específicos.
Gráfico 1. Efecto clínico del IPL en pacientes con Orzuelo y Chalazión. Ciudad de la Paz, Bolivia. mayo a septiembre del 2024

El gráfico 1, muestra que el tratamiento con IPL para orzuelos ha sido efectivo para los 21 pacientes que presentaron orzuelos. La mayoría de los pacientes tratados con IPL experimentaron una curación completa del orzuelo, representada por el 61,90%; esto indica que el IPL es una herramienta eficaz para eliminar la infección y la inflamación asociada a los orzuelos.
Asimismo, un porcentaje significativo de pacientes experimentó una mejora en los síntomas del orzuelo (23,80%), aunque no una curación completa; esto sugiere que el IPL puede ayudar a reducir la severidad de los síntomas en muchos casos. Adicionalmente, el 14,28% de pacientes no experimentó ningún beneficio del tratamiento con IPL; podría deberse a varios factores, como la resistencia del orzuelo al tratamiento, la presencia de otras condiciones oculares subyacentes o factores individuales. Y afortunadamente, en este estudio no se reportaron inconvenientes asociados al tratamiento con IPL
Asimismo, se percibe que un 25% de los pacientes con chalazión tratados con IPL experimentó una curación completa. Esto significa que el IPL logró eliminar por completo la inflamación y el nódulo característico del chalazión en estos casos. Además, el 37.5% de los pacientes experimentaron una mejora significativa en los síntomas del chalazión, aunque no una curación completa. Esto sugiere que el IPL puede reducir el tamaño y la inflamación del chalazión en muchos casos, aliviando así los síntomas asociados. De igual manera, se tiene que el 37.5% de los pacientes no experimentaron ningún beneficio del tratamiento con IPL; esto podría deberse a varios factores, como la resistencia del chalazión al tratamiento, la presencia de otras condiciones oculares subyacentes o factores individuales.
Gráfico 2. Efectos secundarios de la aplicación del IPL en pacientes con orzuelos y/o chalazión. Ciudad de la Paz, Bolivia. mayo a septiembre del 2024

De los 29 pacientes evaluados, los efectos secundarios más comunes asociados al tratamiento fueron:
Es importante destacar que ningún paciente reportó quemaduras, siendo esto una buena señal, ya que las quemaduras son un efecto secundario grave. Se puede señalar que la mayoría de los efectos secundarios fueron leves debido que el enrojecimiento e incluso la hiperpigmentación postinflamatoria suelen ser temporales y pueden tratarse con cremas o cuidados específicos.

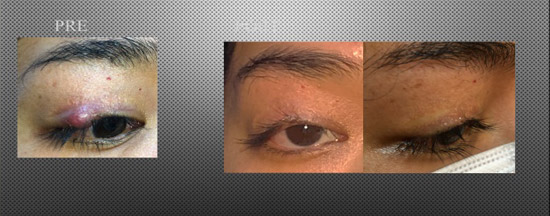

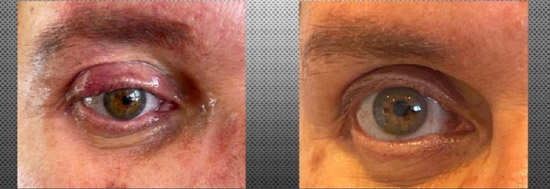



Los resultados obtenidos en este estudio respaldan el uso de la Luz Pulsada Intensa (IPL) como una alternativa terapéutica eficaz y segura para el tratamiento del orzuelo refractario, y como una opción prometedora en casos de chalazión. En particular, se observó una tasa de resolución completa del 61,9% en pacientes con orzuelo, lo que coincide con estudios previos que han demostrado la utilidad de la IPL en patologías asociadas a la disfunción de las glándulas de Meibomio (DGM) [1,2].
La eficacia observada en chalazión fue menor (25% de resolución completa), aunque más del 60% de los pacientes presentaron mejoría clínica. Estos hallazgos son consistentes con investigaciones como las de Caravaca et al., quienes reportaron una tasa de éxito del 96,15% al combinar IPL con expresión glandular [3], y Zhu et al., quienes observaron una tasa de resolución del 70,5% utilizando IPL guiada por luz [4]. Aunque en el presente estudio no se realizó expresión glandular, los resultados sugieren que la IPL por sí sola puede contribuir significativamente a la reducción del tamaño y la inflamación del chalazión.
En cuanto a los efectos adversos, se reportaron únicamente reacciones leves y transitorias, como enrojecimiento cutáneo (20,7%), hiperpigmentación postinflamatoria (3,4%) y pérdida de pestañas (3,4%). No se observaron quemaduras ni complicaciones graves, lo que refuerza el perfil de seguridad de la IPL en el contexto oftalmológico [5]. Estos resultados son similares a los descritos por Marques et al., quienes no reportaron efectos secundarios significativos en su estudio sobre IPL aplicada a DGM [6].
El análisis de comorbilidades reveló una alta prevalencia de blefaritis (75,86%) y ojo seco (55,17%) entre los pacientes, lo que coincide con la literatura que vincula estas condiciones con la DGM y la aparición de lesiones palpebrales [7,8]. Asimismo, la presencia de Demodex folliculorum en el 24,13% de los casos refuerza la hipótesis de que la IPL puede ejercer un efecto antiinflamatorio y bactericida sobre microorganismos resistentes, como lo sugieren estudios recientes [9].
Una limitación importante del estudio fue la ausencia de un grupo control, lo que impide establecer comparaciones directas con otras modalidades terapéuticas. Además, el tamaño muestral reducido, especialmente en el grupo de chalazión, y el tiempo limitado de seguimiento restringen la posibilidad de evaluar la recurrencia a largo plazo. A pesar de ello, los hallazgos obtenidos aportan evidencia preliminar valiosa sobre el uso de IPL en lesiones palpebrales refractarias.
Se recomienda la realización de estudios multicéntricos con muestras más amplias, seguimiento prolongado y protocolos estandarizados que incluyan variables de control, para consolidar el uso de IPL como herramienta terapéutica en oftalmología.
Los hallazgos de este estudio respaldan el uso de la Luz Pulsada Intensa (IPL) como una alternativa terapéutica eficaz y segura para el tratamiento del orzuelo refractario, y como una opción complementaria en el manejo del chalazión. La IPL demostró una alta tasa de resolución completa en casos de orzuelo (61,9%) y una mejoría clínica significativa en más del 60% de los pacientes con chalazión, incluso sin la combinación con expresión glandular.
En términos de seguridad, el tratamiento fue bien tolerado. Los efectos adversos reportados fueron leves y transitorios, sin registrarse complicaciones graves, lo que refuerza el perfil de seguridad de la IPL en el ámbito oftalmológico. Estos resultados coinciden con estudios previos que destacan su utilidad en patologías asociadas a la disfunción de las glándulas de Meibomio y la inflamación palpebral crónica.
Asimismo, la alta prevalencia de comorbilidades como blefaritis, ojo seco y presencia de Demodex folliculorum en la muestra estudiada sugiere que la IPL podría tener un efecto terapéutico más amplio, al actuar sobre múltiples factores etiopatogénicos implicados en estas lesiones.
No obstante, este estudio presenta limitaciones importantes, como el tamaño reducido de la muestra, la ausencia de un grupo control y el corto tiempo de seguimiento, lo que impide establecer conclusiones definitivas sobre la eficacia a largo plazo y la prevención de recurrencias.
A pesar de ello, los resultados obtenidos permiten considerar la IPL como una herramienta prometedora en el tratamiento de orzuelos y chalaziones refractarios, especialmente en pacientes que no responden a las terapias convencionales o que desean evitar procedimientos invasivos.
Se recomienda la realización de estudios multicéntricos, con muestras más amplias, grupos comparativos y protocolos estandarizados, que permitan consolidar la evidencia y establecer guías clínicas claras para su aplicación en la práctica oftalmológica.